——其一,對於疼痛覺的理解: 1、總說:所謂痛覺,是指一類因為實際或者潛在的組織損傷而產生的痛苦感覺,並且其常常伴有不愉快的情緒或身體癥狀,所以,我們有必要對其進行治療和緩解。——它是機體的一種自我保護機制,也是臨床上的常見癥狀之一。 2、痛覺的分類:痛覺可以分為軀體痛、內臟痛和神經痛三種類型。並且,軀體痛又進一步分為急性痛(快痛、銳痛)和慢性痛(慢痛、鈍痛)兩種類型。一般認為,鎮痛藥理論上對於這些疼痛都有一定的鎮痛效果,但是其中最為核心的是對軀體痛的鎮痛效果。並且,因為不同的鎮痛藥對快痛和慢痛的效果不同,有時具有選擇性,所以我們還需要更加細致的瞭解快痛和慢痛的相關知識。(但是在實踐上,阿片受體激動藥對神經痛的鎮痛效果比較有限,因為神經痛的產生和傳導機制和軀體痛不一致,並且神經痛的傳導路徑和那個表達有阿片受體的路徑並不是一條,所以激動阿片受體對神經痛的影響和幹擾效果很低。) ——而對於軀體痛而言,之所以將其區分為快痛和慢痛兩大類,是因為兩者在痛覺傳導通路中所對應的介質不同,快痛的傳導介質是谷氨酸(glutamic acid),慢痛的傳導介質是P物質(substance P)。並且,快痛和慢痛的主管感受也不同:快痛表現為尖銳的疼痛,並且疼痛部位定位清楚,且在傷害性刺激的強度達到閾值之後立即發生,並在傷害性刺激撤去之後快速消失(也就是它的疼痛是快速產生,快速消失);慢痛表現為燒灼痛,並且疼痛部位定位模糊,且發生較慢,需要在有害刺激存在一定時間之後才會產生,並且在傷害刺激撤去後維持的時間也較長。 ——慢痛和快痛的具體細節:
——其二,對“鎮痛藥(analgesics)”的理解: 一、首先,我們必須搞清楚,“鎮痛藥”的定義的界定:實際上,我們這裡所定義的“鎮痛藥”中的鎮痛,相較於“廣義的鎮痛效果”的含義而言,是要小得多的。我們這裡所說的“鎮痛藥”,特指的是:一類選擇性作用於中樞神經系統中的特定部位和靶點(其中最主要的是作用於中樞神經系統中的阿片受體(opioid receptor),不過也有一小部分鎮痛藥是作用於中樞神經系統中的一些其他受體或部位來起效,但是相對小眾。),從而起到消除或減輕疼痛,並且可以產生欣快感從而緩解“由於疼痛所引起的不愉快情緒”的藥物。 ——所以,我們就可以發現:我們在此處所講的鎮痛藥,必須是作用於“疼痛在中樞神經系統中的傳導過程”或者“中樞神經系統產生痛覺”的過程。換句話說,必須是作用於中樞神經系統中的靶點的。——所以,這個定義其實就排除掉瞭“直接解決或緩解導致疼痛產生的病因”的藥物,並且也排除掉瞭以全麻藥為代表的“非選擇性地全面抑制瞭中樞神經系統活動”的藥物。 ——所以,下列的幾種情況都不能歸於“鎮痛藥”的范疇: 1、肌註654-2(=消旋山莨菪堿,Raceanisodamine)緩解胃腸絞痛:這個藥物本質上是一個解痙藥,它可以阻斷M受體從而降低消化道的活動強度,從而減輕胃腸道的痙攣,從而緩解由於消化道過度痙攣而導致的胃腸絞痛。——它是直接解決瞭“疼痛的病因”,而並沒有作用於痛覺信號沿著中樞神經系統中的痛覺傳導通路一路傳導的過程,所以,並不能夠稱作“鎮痛藥”。 2、舌下含服硝酸甘油緩解心絞痛; 3、口服吲哚美辛(Indomethacin)治療類風濕性關節炎:使用NSAIDS類藥物起到瞭抗炎的效果,從而緩解瞭紅腫熱痛,但是,這也是解決瞭“病因”從而緩解瞭疼痛,而不是以疼痛在中樞神經系統中的傳導作為靶點。 4、口服卡馬西平治療三叉神經痛:我們知道,卡馬西平雖然也有中樞神經系統效應,但是,當我們使用卡馬西平來治療三叉神經痛的時候,實際上是使用瞭其“細胞膜穩定”的效果,也就是讓細胞膜兩側的離子減少相互的流動,從而減輕瞭三叉神經處痛覺信號的產生。——所以,卡馬西平在使用之後,其實也是解決瞭疼痛的病因,不能夠歸為鎮痛藥。 5、靜脈註射氯胺酮(ketamine)用於手術:這是一個全麻藥,它的本質是對中樞神經系統進行無選擇性的全面抑制,從而起到麻醉作用,從而痛覺的傳導乃至痛覺的產生全都無從談起瞭。——但是,它是一種非選擇性的效果,所以不能歸為鎮痛藥的范疇。 6、局部麻醉藥:局部麻醉藥相當於是將其註射到外周的神經周圍,從而阻斷瞭這個神經的傳導,從而導致這個神經及其所支配的部位所感知到的疼痛覺以及其他的感覺都沒辦法傳入中樞神經系統(沒辦法傳入脊髓),從而使得患者感覺不到疼痛。——但是,它的作用靶點實際上還是在外周神經,而不是中樞神經系統之中,所以也不能算做是鎮痛藥。 ——所以綜上所述:“讓患者不再感到疼痛”其實是一個很廣義的概念,最具有代表性的就是直接治療好瞭導致疼痛的病因。但是,這並不算是狹義的“鎮痛效果”。實際上,能夠歸為“鎮痛藥”的范疇的藥物,必須是特指對中樞神經系統中痛覺傳導通路有著針對性的作用效果,從而起到緩解疼痛的效果的藥物。比如阿片類藥物等。 二、我們要深入理解阿片類藥物的作用機制:包括止痛機制,以及導致患者產生欣快感和成癮性的機制。 1、總的來說,阿片類藥物的核心作用機制,就是:激動瞭中樞神經系統中的阿片受體(opioid receptor),尤其是激動瞭阿片受體中的μ受體,從而抑制痛覺信號在CNS通路中向上傳導的過程,導致最終傳導到大腦皮層的痛覺信號強度很低或者完全被過濾掉瞭,從而實現患者感受到的痛覺減弱或消失,也就是起到瞭鎮痛作用。另一方面,在人體內的邊緣系統和藍斑處也存在著阿片受體,並且邊緣系統和藍斑主要負責人體的情緒、精神、成癮等方面的情況,所以,阿片類藥物在使用的時候也會同時激動此處的阿片受體,進而導致欣快感和成癮性等副作用。 2、阿片類藥物起到鎮痛效果的具體機制: →機體內的疼痛信號(傷害信息)傳導機制,以及機體自帶的“抗痛機制(抗痛系統,Anti-pain system)”的運轉機制:在我們正常人體內,當疼痛信號傳導到中樞神經系統之中(脊髓→上行通路→大腦實質)後,這個過程中會存在著許多換元的位點,在換元的位置處,也是形成突觸結構。所以,理解“痛覺傳導通路過程中,換元突觸的結構和功能特點”是理解阿片類藥物(或者其他能夠激動阿片受體的藥物)作用機制的核心。 ——如下圖所示:在痛覺通路換元的突觸中,其突觸前膜會釋放出傳導痛覺的遞質(主要是P物質和谷氨酸)作為神經遞質來將痛覺信號從突觸前膜傳導到突出後膜(其中,P物質是傳導慢痛的,谷氨酸是傳導快痛的)。我們會發現,對於這個換元的位置,它的神經遞質並不是阿片類物質,它的受體也並不是阿片受體,實際上和阿片類物質以及阿片受體是沒有關系的。——那麼,阿片受體以及阿片類物質是如何對痛覺的傳導通路以及傳導過程起到調節效果的呢:我們有,在痛覺傳導通路換元的突觸中,其突觸前膜和突觸後膜都會表達μ型阿片受體,並且,存在著第三個神經末梢可以分泌“內源性阿片肽(endogenous opioid peptide)”並作用於這個突觸的位置,從而同時激動突觸前膜和突觸後膜上面的μ型阿片受體,從而對疼痛信號在這個突觸中的傳導起到“調制”作用:1、當突觸前膜的μ型阿片受體被激動的時候,會導致突觸前膜興奮時,鈣離子內流減慢,而我們知道,突觸前膜鈣離子內流是突觸前膜中囊泡以及囊泡中的遞質釋出的重要中間步驟。所以,如果鈣離子內流受阻,則突觸前膜囊泡以及痛覺遞質的釋出就會變慢,從而導致遞質釋放減少,從而這個突觸所傳導的痛覺信號就減弱瞭;2、當突觸後膜的μ型阿片受體被激動的時候,會導致突觸後膜的鉀離子通道的開放性加強,這個鉀離子通道相當於就是生理學中說的“漏鉀通道”,它的作用就是產生靜息電位。所以,漏鉀通道的通透性越高,則靜息電位的絕對大小越大,也就相當於發生瞭超極化,所以要將其去極化到閾電位的難度也就越大,這也會降低痛覺信號在經過這個突觸時的傳導。——綜上所述:即使不考慮外在用藥,機體內部的整個痛覺信號傳導通路上,也存在著“能夠分泌內源性阿片肽類物質”的神經末梢來對這些痛覺突觸上的痛覺信號傳導進行“調制”(這個分泌內源性阿片肽的神經元相當於一個第三者,作用於這個突觸的前膜、後膜和間隙)。當這個“能夠分泌內源性阿片肽類物質的神經末梢”分泌出內源性阿片肽之後,它會同時作用於突觸前膜和突觸後膜的μ型阿片受體,從而導致突觸前膜釋放疼痛神經遞質減少,突觸後膜產生疼痛感的動作電位減少,從而顯著抑制疼痛信號從突觸前膜傳導到突觸後膜的過程。而我們知道,整個疼痛信號傳導的通路,從而脊髓膠質區,到丘腦內側,到腦室,再到中腦導水管周圍的灰質,整個傳導路徑上有數個發生瞭換元的突觸,而這些突觸中的痛覺信號的傳導都可以受到內源性阿片肽的抑制效果,從而減弱痛覺信號的傳導,減輕患者的痛覺感受。 ——之所以,在正常的生理情況下,人們體內也會存在著這樣的一個抗痛機制,是因為:正常人也需要有一個可以對痛覺信號起到一個篩選作用的機制,因為如果不設定一個閾值,那麼許許多多很微小的痛覺信號也都會沒有衰減地通過前述路徑最終傳導到大腦皮層從而產生疼痛感覺,這樣的話,對感覺皮層的工作壓力就太大瞭,並且會幹擾對“真正重要的危險因素”的感知。所以,正常人體內也會存在著一個前述的抗痛機制,從而使得,疼痛信號在從下到上的傳導過程中,能夠被篩選一下,隻篩選出強度足夠高的疼痛信號最終傳導到大腦皮層並產生痛覺,而對於強度不大的痛覺,就會在經過突觸的時候被篩選掉,最終沒法進入大腦皮層產生痛覺。——並且,我們可以發現,理論上我們還可以通過調控“內源性嗎啡肽”的分泌量,來調控痛覺痛覺信號經過突出間隙的時候的“篩選力度”。如果機體想要提高篩選力度,讓自己更少地感覺到疼痛,則會增加內源性嗎啡肽的釋放量,從而更多地抑制突觸前膜對疼痛介質的釋出,更多的促進突觸後膜的超極化,從而讓疼痛更加難以成功傳導,從而機體感知到的疼痛就更少更弱瞭。

→激動阿片受體的藥物的作用機制:我們前面已經論述瞭,機體內本身就存在的“抗痛機制”,也就是機體可以在疼痛向上傳導的路徑上的突觸附近釋放出更多的“內源性嗎啡肽(其實就是內源性產生的能夠激動阿片受體的物質)”,從而降低疼痛信號在突觸處的傳導強度,導致更多的痛覺信號在經過突觸時被篩選掉進而無法傳導到大腦皮層並引發痛覺。——所以,我們在藥理學上,就可以利用這個機體所固有的抗痛機制,從而通過外部給藥來激動這裡所說的“位於痛覺信號傳導路徑上的阿片受體”,從而起到很強的減弱痛覺信號傳導的效果,即“鎮痛效果”。這就是“鎮痛藥”的機制。

3、阿片類藥物(能夠激動阿片受體的藥物)的副作用的產生機制: →實際上,雖然阿片類藥物的核心目標其實是通過激動“痛覺傳導通路上的阿片受體”來削弱痛覺信號向上傳導的過程,減少“最終傳導到大腦皮層的痛覺信號”,從而起到中樞鎮痛作用。——但是,我們會發現:在人體內並不僅僅隻有痛覺傳導通路上存在著阿片受體,在中樞神經系統中的其他部位也存在著阿片受體,所以,當我們使用阿片受體激動劑的時候,會同時激動其他部位的阿片受體,從而引發對應的藥理效果,進而導致各種副作用。常見的副作用有: a、邊緣系統和藍斑核上的阿片受體被激動:導致產生情緒和精神效應,進而導致產生欣快感、成癮性,以及中樞鎮靜效果。 b、延髓咳嗽中樞上的阿片受體被激動:導致產生鎮咳效果,咳嗽減弱。 c、腦幹呼吸中樞中的阿片受體被激動:從而導致腦幹呼吸中樞對血液中“二氧化碳張力下降”的感知能力下降,從而導致呼吸被抑制。 ——其三,具體的藥物: 其一、阿片受體激動藥(Opioid receptor agonists):代表藥物是嗎啡,且它是通過激動嗎啡受體(尤其是嗎啡μ受體)來起到鎮痛效果的。 一、嗎啡(morphine): 總說:其為阿片受體激動藥的代表藥物,我們一般是基於對“嗎啡”的理解,然後推廣到其他的阿片受體激動劑藥物的理解。 1、嗎啡的作用機制:其鎮痛作用的產生機制,有兩個方面:一方面,它會激動從脊髓到大腦皮層整一路的痛覺傳導通路上的μ型阿片受體,從而啟動機體自身就有的“抗痛機制”,導致痛覺信號在從下向上傳導的過程中被阻斷掉瞭,從而大腦皮層接收到的痛覺信號就少瞭,患者就不會再感到疼痛;另一方面,嗎啡會增加位於中樞的“下行抑制系統”對脊髓背角感覺神經元的抑制效果,從而減輕患者的第一級感覺神經元對疼痛的感知,這也可以起到一定的鎮痛作用。(不過,兩個機制中,前者是主要的機制。) 2、嗎啡的藥代動力學特點: →嗎啡既可以口服給藥,又可以註射給藥(比如皮下註射等):兩種給藥方式都行,不過口服給藥的時候首過消除很強,所以相比較而言,註射給藥更加高效一點。 →和我們平常預想的不一樣,嗎啡的脂溶性較低,所以嗎啡對血腦屏障的通過性其實是很低的:但是,即使它通過血腦屏障的能力很低,但是它透過血腦屏障的那一小部分仍然可以起到足夠的中樞藥理作用,起到鎮痛作用,以及其他的副作用。——所以,可見嗎啡的藥理效能是很高的,即使是很少量的嗎啡,也可以起到非常足夠的藥效。 →嗎啡主要通過肝臟內代謝,隨後其代謝產物會從腎臟排泄出去:但是要註意,其在肝臟內代謝的產物仍然具有藥理學活性,並且其代謝產物的藥理學活性比嗎啡本體還要強。——嗎啡最終代謝排出的機制:先在肝臟中代謝為“嗎啡-6-葡萄糖醛酸”,這個代謝產物還是具有鎮痛等類似於嗎啡本體的藥理效果的,並且其藥理效果比嗎啡本體還要強。隨後,這個“嗎啡-6-葡萄糖醛酸”會主要從腎臟排泄離開體內。 3、嗎啡的藥理學作用: →(中樞,主要作用)鎮痛作用(Analgesia = relief of pain without the loss of consciousness):機制前面已述,嗎啡激動瞭痛覺傳導路徑上各處的阿片受體之後,可以阻斷痛覺傳導,從而起到鎮痛作用。 ——要瞭解嗎啡的鎮痛作用的特點: a、其鎮痛作用非常強大:我們會發現,其實嗎啡透過血腦屏障的能力並不高,但是即使隻有少量透入中樞神經系統,它依然能夠起到很強的鎮痛作用,可見其藥理強度很大。 b、其對慢痛的鎮痛效果強於對快痛的鎮痛效果。 c、其對神經性疼痛的鎮痛效果比較差:因為,神經性疼痛的傳導機制和路徑,與軀體痛不是一條路徑,所以激動阿片受體能夠起到的效果也非常有限。 d、嗎啡等阿片受體激動劑類藥物,在鎮痛的時候,並不會影響患者的意識和其他感覺:這點區分於全麻藥,它是廣泛抑制整個中樞神經系統的活動,從而導致患者包括痛覺在內的所有感覺全都消失瞭,並且意識也無法維持。 →(中樞,副作用)鎮靜作用+欣快感(Euphoria),且這種欣快感會導致患者在長期使用嗎啡的時候產生依賴性(dependence)和成癮性(addiction):一般我們認為,使用嗎啡的患者出現鎮靜作用和欣快感的原因在於,嗎啡激動瞭邊緣系統和藍斑核處的阿片受體,而這兩塊區域是管理患者的精神心理狀態的區域,所以會產生對應的精神心理效應,尤其是欣快感。 →(中樞,副作用)呼吸抑制作用(respiratory depression):一般認為,呼吸抑制作用是由於嗎啡抑制瞭腦幹呼吸中樞對血液中二氧化碳濃度的感知,從而導致呼吸抑制。——細致一點說:我們在正常呼吸的時候,腦幹的呼吸中樞會感知到血液中二氧化碳濃度(分壓)的下降,從而促進呼吸運動。但是,阿片類藥物會阻斷腦幹的呼吸中樞對血液中二氧化碳分壓的感知,從而導致腦幹的呼吸中樞缺少瞭一個促進它增強自己工作強度的促進因素,從而呼吸運動強度會被抑制,表現為呼吸頻率減慢、潮氣量下降、每分通氣量下降等。——所以,當我們過量使用嗎啡的時候,最大的死因其實就是呼吸抑制,從而導致窒息死亡。 →(中樞,副作用)鎮咳作用(Depression of cough reflex = antitussive effect):嗎啡可以通過作用於對應部位的阿片受體,從而直接抑制延髓中的咳嗽中樞,從而導致咳嗽反射被抑制,從而患者不會再咳嗽瞭。 →(中樞,副作用)縮瞳作用(Miosis):嗎啡可以作用於E-W核的阿片受體,從而使得瞳孔對應的副交感神經張力增加,從而使得瞳孔縮小。——所以,當嗎啡中毒過量的時候,可以引起針尖樣瞳孔(pinpoint pupil),這個可以用來診斷嗎啡中毒。——理論上,嗎啡縮小瞳孔之後,有利於房水的重吸收,從而降低眼壓,從而可以用來治療青光眼。 →(中樞,副作用)催吐作用(Emesis):其可以激活延髓中嘔吐中樞的阿片受體,從而導致患者發生嘔吐。 (其他的中樞副作用一般就不深入瞭,僅做瞭解)
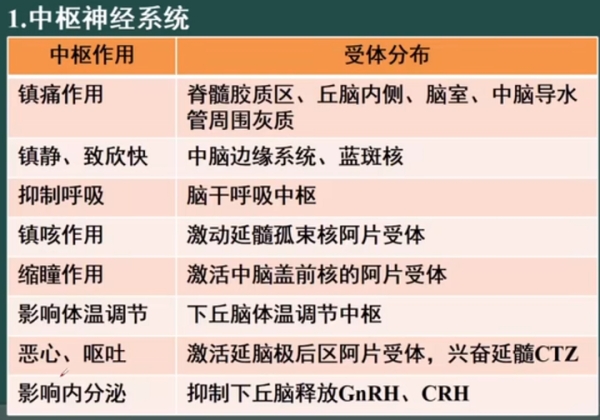
【總說,對於阿片受體激動藥而言,在外周基本上都是起到“降低普通平滑肌的活動,並且增加括約肌的收縮”的效果。不過,不是絕對的,也有特例。】 →(外周,副作用)降低消化道的活動強度,從而導致便秘(constipation),但也可以起到止瀉作用(antidiarrheal effect):在外周的胃腸道的“粘膜下神經叢”中,存在著高濃度的阿片受體,阿片受體激動劑可以激動這些阿片受體,從而降低胃腸道的活動能力(尤其是降低瞭縱向活動的能力,提升瞭橫向活動的能力,從而導致胃腸道內容物向消化道下段的移動減弱),並且抑制消化腺的分泌,此外,阿片受體激動劑可以抑制中樞的排便反射,從而也減弱排便。——所以,綜上所述,嗎啡等阿片受體激動藥會抑制排便,從而引起便秘。但是,對於無菌性腹瀉等患者,也可以用嗎啡類阿片受體激動藥來起到止瀉藥的效果。(就算不用嗎啡本身,也可以用其他的阿片受體激動藥) →(外周,副作用)增加Oddi括約肌的收縮程度,從而提升膽道系統和胰管系統的壓力,這個在理論上可以加重膽絞痛等:但是,在實踐上,當發生膽絞痛的時候,我們還是選擇“阿托品合用阿片受體激動劑”來治療。這個時候為什麼我們這麼用:因為這個時候有阿托品來阻斷M受體從而起到解痙作用,從而緩解膽管的痙攣,這個可以對沖掉阿片受體激動藥帶來的膽管系統收縮效果(並且,我們一般認為,在治療量下的嗎啡、哌替啶等藥物,所引發的oddi括約肌收縮效果是比較低的);另一方面,膽絞痛等非常劇烈,所以光用解痙藥是不足以治療和緩解疼痛的,我們還需要阿片受體激動藥作為鎮痛藥來緩解疼痛。 →(外周,副作用,可見,對於普通平滑肌,嗎啡是起到降低其收縮和張力的效果的)降低子宮平滑肌的張力,降低子宮平滑肌的收縮:所以,對於分娩中的婦女,必須極其謹慎地使用哌替啶、嗎啡等鎮痛藥物,因為它會降低子宮的收縮,從而導致患者分娩的動力降低,整個產程被嚴重延長,導致難產等嚴重的婦產科後果。 →(外周副作用)嗎啡提高瞭泌尿道括約肌的張力,從而導致尿路步長,可以引發尿儲留。 →(外周副作用)大劑量的嗎啡可以導致支氣管平滑肌收縮,從而加重呼吸抑制,引起患者窒息。 →(心血管副作用): a、嗎啡等阿片受體激動藥一般不對心臟起到藥理作用; b、嗎啡可以擴張血管,降低外周血流阻力:所以,對於嗎啡比較敏感的患者可以發生直立性低血壓(orthostatic hypotension = postural hypotension)。因為患者的外周血管發生擴張瞭,所以導致患者的血管床容量升高瞭,從而患者突然直立的時候,血容量會相對不夠,從而在突然直立的時候血壓就不夠高瞭,導致在高處的部位(比如腦血管等)的供血就會出現不足,引發患者眩暈、無力等。 c、會有顯著的腦血管擴張和腦血流量增加:這主要是因為使用嗎啡的患者,其呼吸受到抑制,從而循環血液中的二氧化碳分壓就會自然而然的上升,畢竟換氣功能降低瞭。而我們知道,腦血管的舒張和收縮,與體循環中二氧化碳的分壓高低有很大的關系,所以,體循環二氧化碳分壓下降之後,會導致腦血管代償性的舒張,從而腦血流量也增加瞭。 →(對免疫系統)嗎啡會抑制免疫系統的功能,所以我們會發現吸海洛因的人,它很容易患艾滋病。 4、嗎啡的臨床應用: →鎮痛藥物:比如,用於嚴重創傷、燒傷、手術等引起的劇痛,以及晚期的癌癥、心梗、內臟平滑肌等引起的疼痛(比如膽絞痛、腎絞痛等)。不過,嗎啡對神經性疼痛的療效較差。 ——註意點:使用嗎啡,在治療心絞痛等的時候,不僅可以鎮痛,其所帶來的欣快感還可以緩解心梗導致的劇痛所帶來的恐懼感;對於膽絞痛和腎絞痛等,我們一般使用嗎啡(或哌替啶)並用M受體阻斷藥(阿托品)來治療,前者起到鎮痛效果,後者起到解痙效果(對因治療)。——不過要註意:我們使用嗎啡的時候,對於疼痛病因不明的患者應當慎用,否則容易掩蓋病情。並且,由於嗎啡久用容易引發成癮性,所以,一般嗎啡僅短期使用,並且在其他的藥物或方法鎮痛失效的時候才會短暫使用嗎啡。不過,癌癥晚期導致的疼痛可以使用嗎啡。 →作為止咳藥,可以用於無痰液的咳嗽:因為咳嗽是機體排痰的機制,所以,如果有痰的患者,使用止咳藥,則會導致痰液蓄積,引發呼吸困難。 →理論上,嗎啡可以作為止瀉藥,用於無菌性腹瀉(但是,實際上嗎啡的作用效果太強,所以應當使用藥效弱一些的阿片受體激動藥,比如“阿片酊(opium tincture)”):我們知道嗎啡具有降低胃腸道活動強度,並且減少胃腸道腺體的分泌,所以,可以緩解腹瀉。不過嗎啡的作用效果太強,所以作為止瀉藥的時候一般用藥效弱一些的阿片受體激動藥,比如阿片酊。——如果是細菌性感染所致的腹瀉,則我們應當在用止瀉藥的同時使用抗生素。 →在心源性哮喘(cardiac asthma)的患者中(所謂心源性哮喘,其實就是急性左心衰所引發的肺水腫,進而導致咳嗽且咳粉紅色泡沫痰等系列癥狀),我們在使用其他藥物的時候,會加用嗎啡:其機制有:其一,嗎啡對於中樞會產生鎮靜作用和欣快作用,從而緩解心衰以及肺水腫患者的窒息感和恐懼感;其二,嗎啡對外周血管有擴張作用,從而降低外周阻力,體循環阻力下降之後,左心射血後負荷降低,有利於左心射血,從而有利於緩解肺循環淤血,從而心源性哮喘得到有效緩解。 5、嗎啡的其他註意點: →嗎啡的長期使用會導致耐受性(tolerance):所謂耐受性,就是指隨著嗎啡的長期使用,它的藥效越來越低,因為其對應的靶點(比如中樞神經系統)對其的敏感性越來越低,需要更大的劑量來達到足夠的療效。 →嗎啡的長期使用會導致依賴性(dependence):患者既會有精神心理的依賴性,精神上會對嗎啡具有依賴性,並且其在停藥之後會出現戒斷癥狀和撤藥反應。 →嗎啡中毒時的臨床表現:最主要的是昏迷和深度的呼吸抑制,這是由於其對中樞的作用所致,這也是嗎啡中毒最常見的死因。此外,嗎啡中毒的患者會有瞳孔的極度縮小,血壓下降、尿儲留等臨床表現。——所以,對於嗎啡中毒的患者,應當采用人工呼吸、適量給氧來對抗患者的呼吸抑制。此外,應當靜脈註射納洛酮(naloxone),其為阿片受體拮抗劑,可以阻斷過量的嗎啡對阿片受體的過度激動,從而起到治療作用。 →嗎啡的禁忌癥: 1、產婦和孕婦禁止使用嗎啡:因為嗎啡會減弱子宮平滑肌的收縮,從而延長產程甚至導致難產。此外,更嚴重的是,嗎啡會透過胎盤,從而作用於胎兒,從而新生兒的呼吸活動也會被嚴重抑制,引發嚴重的不良後果。 2、支氣管哮喘以及肺心病的患者不能用嗎啡:因為嗎啡會抑制呼吸運動,並且大劑量的嗎啡會促進呼吸道的收縮。 3、顱腦外傷以及顱內壓升高的患者不能用嗎啡:因為嗎啡患者會有呼吸抑制,從而導致二氧化碳蓄積,而二氧化碳蓄積會直接導致腦血管的擴張,而腦血管擴張不利於顱腦外傷的處理。 【下面是其他的阿片受體激動藥,和嗎啡具有很多的一致性,但是要把握他們的不同點】 二、可待因=甲基嗎啡(codeine): 總說:可待因的藥理效果和機制和嗎啡完全一樣(也是激動μ性阿片受體),也是通過激動阿片受體來實現效果。隻是其藥理效果相較於嗎啡會弱很多,比如其鎮痛作用和鎮咳作用遠低於嗎啡,但仍然比較可觀。此外,可待因的副作用,比如便秘、尿儲留、直立性低血壓等也遠少於嗎啡,成癮性和欣快感也低於嗎啡。——綜上所述,因為副作用較少,並且藥效相較於嗎啡要弱,所以,我們可以使用可待因來止痛(中等程度的疼痛)和止咳(特別是無痰液的劇烈幹咳)。 三、哌替啶(pethidine) = 度冷丁(dolantin)=麥啶(meperidine):其為人工合成的阿片受體激動劑,其作用機制和臨床效果都和嗎啡一致(也是激動μ型阿片受體),所以,其臨床應用和嗎啡也基本一致,比如鎮痛、心源性哮喘、麻醉前給藥以促使患者鎮靜等。 ——其與嗎啡的區別在於:其鎮痛效果顯著弱於嗎啡,但是其鎮靜效果、呼吸抑制效果、欣快感等作用和嗎啡差不多,所以也可以有較強的成癮性。——同樣是口服或註射給藥。——哌替啶與嗎啡的核心區別在於,哌替啶的外周作用要遠低於嗎啡,比如,它沒有縮瞳作用,中樞鎮咳作用不明顯,較少引起便秘和尿儲留,也沒有止瀉作用。此外還有一個很重要的特點:它基本不影響子宮的收縮,所以,它不會延長產程,導致難產的風險也較低,所以,它相較於嗎啡更加適合用於產科止痛。 ——要瞭解一個“冬眠合劑(lytic cocktail)”:即,哌替啶+氯丙嗪+異丙嗪。——其可以與物理降溫一起配合而導致人工冬眠,從而使機體沉睡、降溫、代謝率降低、耗氧量減少,可以用於適用於重癥感染所致的持續高熱不退或伴驚厥者。(後面學中樞神經系統藥理的時候會深入整理) 四、芬太尼(fentanyl):它的機制也是激動μ型阿片受體,從而起到鎮痛效果。 ——芬太尼其實包括瞭一類藥物,有好幾種具體的藥物類型:舒芬太尼(sufentanil)、阿芬太尼(alfentanil)、瑞芬太尼(remifentanil)等。 ——其藥理作用的特點: 1、其鎮痛效果起效快,維持時間短,並且鎮痛的效果也非常強,比嗎啡強得多。比如,靜脈註射芬太尼,則1分鐘起效,效果維持十分鐘;如果是血管外註射,比如肌內註射等,則15分鐘起效,效果維持1~2小時。(肌內註射、皮下註射等“血管外註射”的給藥方式,其藥效維持時間一般都靜脈註射要長,因為血管外的組織會蓄積藥物物質並緩慢釋放,所以整個藥物存續時間就長瞭。) 2、其用藥後產生的欣快感和成癮性也很強,比嗎啡還要強。 3、神經阻滯鎮痛:芬太尼+氟哌利多。(瞭解) 五、美沙酮(methadone): 1、它也是μ型阿片受體激動藥,所以也具有鎮痛效果。——美沙酮的鎮痛效果和嗎啡差不多強度,不過其鎮痛效果的持續時間比嗎啡更長。 2、其鎮靜作用、呼吸抑制作用、縮瞳作用、便秘等副作用要遠低於嗎啡。 3、美沙酮的臨床應用:用來治療嗎啡成癮以及海洛因成癮(海洛因的化學本質是“二醋嗎啡”,其實就是升級版本的嗎啡,其穿過BBB而進入中樞神經系統的能力大大強於嗎啡,所以引發的欣快感和成癮性也更強大,所以是很牛逼的毒品)。——機制是:吸毒者使用美沙酮之後,他體內的μ型阿片受體已經被激動瞭,就已經是不應期瞭,所以,這之後如果在給藥嗎啡或者海洛因,對μ型阿片受體的激動效果就很有限瞭,從而患者就沒辦法從吃海洛因和嗎啡上面再獲取快感瞭。而對於美沙酮而言,其成癮性比海洛因等要低得多,所以,就成功將高成癮性的毒品換成瞭低成癮性的毒品,這就是所謂的“脫毒/減毒治療”,是海洛因戒毒的第一步。(此外,美沙酮的外周作用要低於嗎啡和海洛因,所以,讓患者不用嗎啡改用美沙酮,也有利於減少患者的外周毒理效應,從而也可以使得患者得到獲益。) 六、其他的瞭解即可的μ阿片受體激動劑:效果都是類似於嗎啡,就是藥效強度、持續時間和副作用大小可以有所區別。我們隻需要知道他們也是阿片受體激動藥,可以用作鎮痛藥即可。——包括:羥考酮(oxycodone)、右丙氧芬(Dextropropoxyphene)等。 七、“阿片受體部分激動藥(Partial opioid receptor Agonists)”系列:包括噴他佐辛(Pentazocine)、佈托啡諾(butorphanol)、丁丙諾啡(buprenorphine)、納佈啡(Nalbuphine)等。——其中又以噴他佐辛作為代表藥物。 ——這裡,我們首先要弄明白“xx受體部分激動藥”的藥理效果的一般特點:所謂部分激動藥,是相較於完全激動藥而言的。假設現在藥物的靶點是A受體,完全激動藥的效果就是當該藥物的濃度足夠高的時候,會完全結合掉該A受體;而部分激動藥的效果就是,當該藥物的濃度足夠高的時候,也隻能結合一定比例的A受體,不能將A受體完全結合完。——所以,部分受體激動藥具有如下的作用效應特點: 1、單用部分受體激動藥的時候,它就是單純起到激動靶受體的效果。此時,其藥物效能比完全激動藥略低一些,但是也基本夠用瞭,能夠拿來用藥。 2、當部分受體激動藥和完全受體激動藥合用的時候,情況較為復雜: →當完全受體激動藥的濃度較低的時候,此時如果合用部分受體激動藥,則:兩藥之間起到協同作用,部分受體激動藥可以加強原本的完全受體激動藥的藥物效能。 →當完全受體激動藥的濃度較高的時候,此時如果合用部分受體激動藥,則:兩藥之間起到拮抗作用,加用部分受體激動藥之後,原本的完全受體激動藥的藥物效能反而下降瞭。
——此類藥(比如噴他佐辛)的臨床應用:因為其對μ型阿片受體的激動效果是部分激動,所以它的欣快感和成癮性要低於嗎啡,並且比如呼吸抑制等副作用也要低於嗎啡。 二、其他機制的鎮痛藥:其機制並不是通過激動阿片受體來實現的,而是通過別的機制來實現的。 1、主要是三個藥物:曲馬多(tramadol)、佈桂嗪(Bucinnazine)、羅通定(Rotundine)。 2、它們的作用機制:作用機制各不相同,並且目前也沒有很明確具體是什麼機制,隻能說明確瞭都不是通過激動μ型阿片受體來起到鎮痛效果的。但是到底是用什麼機制的不清楚。 3、臨床應用:就是用來用作鎮痛藥,並且,因為他們的機制並不是激動μ型阿片受體,所以,其帶來的欣快感和成癮性要比嗎啡少甚至沒有成癮性。所以,臨床上一般先嘗試使用本類“其他機制鎮痛藥”,如果效果不佳再開始使用嗎啡等阿片受體激動藥。 三、阿片受體拮抗藥(opioid receptor antagonists): 總說:其作用效果是競爭性拮抗阿片受體,也就是會和阿片受體高強度結合,但是結合之後並不激動阿片受體,從而阻斷掉阿片受體的起效。——其不具有鎮痛藥使用,但是可以用來做鎮痛藥相關的事情,比如解除嗎啡等中毒、鑒別診斷吸毒人員等。(有點類似於膽堿酯酶復活藥的地位) 1、對應的藥物:納洛酮(naloxone)、納曲酮(naltrexone)。 2、臨床應用: →對抗掉阿片受體激動藥的中毒:它可以快速緩解由於過度使用嗎啡等藥物而導致的呼吸抑制、血壓下降的等臨床癥狀。 →用來鑒別診斷吸食海洛因等毒品的人員(即,鑒別阿片類藥物成癮(Opioid addiction)):我們對懷疑吸毒的人員,肌內註射納洛酮,這個時候,如果是正常人則不會有什麼反應,但是如果是阿片藥物成癮的患者,他的阿片受體的激動程度是比較高的,這個時候我們一旦用本藥物之後,就會降低其阿片受體的激動程度,從而可以一下子把患者的成癮癥狀給誘發出來,從而抓個現行。