免疫系統能準確地識別“自己”與“非已”,使機體產生保護性免疫應答,實現對腫瘤的監視。
Treg細胞就是調節性T細胞(regulatory T cells),是免疫系統中的基本細胞,是Sakaguchi等人[1]於1995發現的,以表達Foxp3、CD25、CD4為細胞表型特征。它是Th1、Th2、Th17之外的T細胞亞群,屬於一類增殖能力較低的CD4+ T細胞亞群,具有免疫抑制作用,能夠分泌IL-4、IL-10和TGF-β等細胞因子,在免疫穩態和誘導免疫耐受中發揮重要作用。Treg細胞在感染、腫瘤、器官移植、預防自身免疫疾病、維持機體免疫平衡等方面具有重要作用。
1. Treg細胞的分類Treg細胞目前沒有統一分類,根據其來源,調節性T細胞可進一步分為自然調節性T細胞(natural regulatory T cell,nTreg)和適應性或誘導性調節性T細胞(adaptive regulatory T cell,aTreg 或induced regulatory T cell,iTreg)。自然調節性T細胞(nTreg)主要為CD4+Treg細胞,由來自於骨髓中的祖細胞在胸腺中分化,約占總CD4+T淋巴細胞數的1%-3%,占外周血CD4+T淋巴細胞總數的5%-10%[2],在外周血、淋巴器官、炎癥部位以及腫瘤組織中發揮免疫調節作用[3]。aTreg或iTreg包括:Th3(表型特征為CD4+CD25low),Tr1(表型特征為CD4+CD25lowCD45RBlow),CD8+調節性T細胞、自然殺傷性T細胞(natural killer T,NKT)等多種亞型,它們與自身免疫性疾病的發生以及腫瘤的發生、發展密切相關。iTreg由外周成熟T細胞受到特異性抗原刺激並在免疫抑制細胞因子(主要包括TGF-β、IL-2、IL-10、IFN-γ、IFN-α、吲哚胺2-3雙加氧酶、以及維生素A代謝產物視黃酸)的誘導下分化而來的一類調節性T細胞,又稱作sTreg,約占總CD4+T細胞數的4%-7%。
圖1 Treg細胞的發育
2. Treg細胞的分化Treg細胞的分化發育和功能的發揮也受多種細胞因子的調節。轉錄因子叉頭盒P3(Foxp3)參與Treg細胞的分化。轉錄激活子STAT5是參與Treg細胞分化與存活的另一重要因素。nTreg的胸腺發育取決於TCR與CD28的協同刺激,CD28對於外周的nTreg的穩態增殖和存活是必不可少的。iTreg的發展需要IL-2和轉化生長因子(TGF-β),而不是與CD28協同刺激[4]。研究表明,IL-2通過STAT5促進誘導性調節性T細胞的產生,而且IL-2與TGF-β共同誘導初始的CD4+CD25- T細胞轉化為CD4 +CD25+ T細胞並表達Foxp3[5]。
3. Treg細胞的標志物目前認為,CD4+CD25+ Foxp3+是Treg細胞的主要表型。Treg還低表達特異性標志CD127。Treg表面還表達一些受體,如CD5、CD38、CD45、CD62L、CD103、CTLA-4以及抑制性免疫受體GITR等。
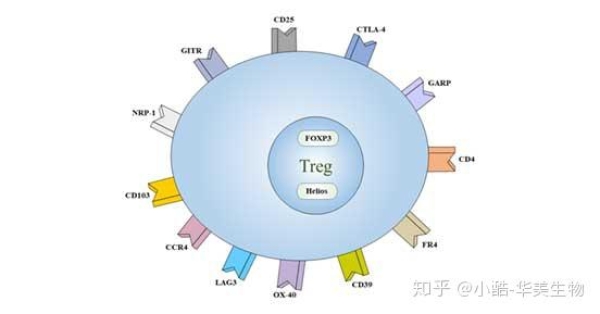
圖2 Treg細胞的標志物3.1 Intracellular MarkersFOXP3:Fontenot JD等[6]發現Treg細胞高表達叉頭狀/翼狀螺旋轉錄因子3(forkhead box P3, Foxp3),它可促進未致敏CD4+T細胞轉化為Treg[7]。FOXP3是叉頭樣轉錄因子傢族中的成員,和細胞生長發育的調控有關。FOXP3與Treg細胞密切相關。如果FOXP3基因發生突變,將影響Treg細胞的發育成熟,並引發某些疾病。FOXP3主要表達於胸腺、脾臟和淋巴結等淋巴器官和組織。目前,Foxp3是目前公認的Treg細胞的最敏感的標志。Helios:該基因編碼鋅指蛋白Ikaros傢族的一個成員,是造血特異性轉錄因子,參與淋巴細胞發育的調節。這種蛋白與其他Ikaros傢族成員形成同型或異型二聚體,被認為在早期造血發育中起主要作用。3.2 Extracellular MarkersCD4:CD4,也稱為T4/Leu-3,是免疫球蛋白超傢族的成員。它是一種單鏈I型跨膜糖蛋白,分子量為55 kDa。CD4β是TCR/CD3復合物的一部分,與MHCII類分子的β2結構域結合,參與TCR信號轉導。它也可作為IL-16的受體,人類免疫缺陷病毒(HIV)和人類皰疹病毒7(HHV-7)的輔助受體。CD25:CD25又被稱為IL-2Rα,Ly-43,P55或Tac,是一種糖蛋白,分子量為55 kDa。它在活化的T和B細胞,胸腺細胞亞群,前B細胞和T調節細胞上表達。CD39:CD39即核苷三磷酸二磷酸水解酶-1(nucleoside triphosphate diphosphohydrolase-1, NTPDase 1),是一種胞外酶,可將ATP降解為AMP。CD39表達於B細胞、樹突狀細胞和包括調節性T細胞和記憶性T細胞在內的T細胞亞群。CD39是免疫系統中這個傢族的主要成員,參與抑制炎癥和控制血小板激活。CD62L:CD62L稱為L-選擇素或LECAM-1,是分子量為74-95 kDa的單鏈I型糖蛋白。它表達在大多數外周血B細胞,T細胞和NK細胞亞群,單核細胞,粒細胞和某些造血系統惡性腫瘤細胞上。CD73:CD73是一種通過GPI錨定在細胞上的細胞表面蛋白,分子量為69 kDa。在小鼠中,CD73在骨髓中的表達僅限於CD11b+髓細胞。在脾臟中,它主要在T細胞上表達。CD103:CD103又稱為αE整合素或整合素αIEL鏈,屬於整合素傢族的一員,是一種I型跨膜糖蛋白。T調節細胞高表達CD103。CD103與E-cadherin結合,介導淋巴細胞歸巢到腸上皮細胞。CD134:CD134是TNF受體傢族的一員,又稱OX40和TNFRSF4,是一種50 kDa的I型跨膜糖蛋白。OX40表達在活化的T淋巴細胞上。OX40與OX40L的相互作用導致B細胞增殖和抗體分泌,調節原代T細胞增殖和T細胞存活。OX40影響CD4+T細胞耐受性的調節。CD152 (CTLA-4):CD152是免疫球蛋白超傢族成員,也被稱為CTLA-4或Ly-56,其分子量為33 kDa。它在活化的T淋巴細胞和B淋巴細胞上表達。CTLA-4負調控細胞介導的免疫反應,在誘導和維持免疫耐受、發展保護性免疫和調節胸腺細胞方面發揮作用。CD194 (CCR4):CCR4配體包括:CCL17(TARG)和CCL22(MDC)結合。它表達於記憶T細胞、巨噬細胞、血小板、嗜堿性粒細胞、Th2細胞和Treg細胞。CCR4及其配體(CCL17和CCL22)在各種皮膚免疫疾病中對記憶T細胞的募集起重要作用。FR4:葉酸受體4(FR4)是葉酸(維生素B9)的表面受體。它在小鼠CD4+CD25+天然調節性T細胞(Treg)上具有高的組成性表達。它可與CD4、CD25結合,將Treg與其他類型的T細胞區分開來。GARP:GARP,又稱富含亮氨酸重復序列32(LRC32),是一種分子量為80 kDa的I型膜糖蛋白。GARP存在於巨核細胞、血小板和活化的Treg(CD4+,CD25+,FoxP3+細胞)表面,是潛伏的轉化生長因子-β的受體。GARP可能在控制Tregs的抑制功能中發揮作用。GITR:GITR(糖皮質激素誘導的TNFR相關基因)也稱為TNFRSF18和AITR,是TNF受體超傢族的成員。它在CD25+CD4+Tregs上高水平表達。GITR與其配體的相互作用能增強T細胞的活化、增殖、細胞因子的產生,並消除CD25+CD4+Tregs的抑制功能。體內GITR的激活導致自身免疫性疾病的發生,並恢復被抑制的免疫反應。TGF-β:TGF-β是成骨細胞形成的一個強有力的刺激物,在骨重塑中扮演著重要的角色。它可調節Th17細胞或Treg細胞譜系分化。高濃度時有利於Treg細胞的發育。低濃度與IL-6、IL-21協同作用,有利於Th17細胞的分化。它還在許多細胞類型中控制細胞增殖、分化和其他功能。CD127不表達或弱表達:CD127也稱為IL-7受體α鏈或IL-7Rα,是一種分子量為60-90 kDa的I型跨膜糖蛋白。CD127在Treg細胞上表達下調,缺乏CD127是Tregs細胞的特征之一。它可以作為Treg和常規T細胞分化的標志。
4. Treg的生理功能Treg的一般生理功能主要包括以下幾個方面:免疫耐受:Treg通過抑制自身反應性T細胞而使機體對自身抗原產生主動的耐受,防止自身免疫疾病的發生。在腫瘤中,Treg通過免疫抑制作用使機體對腫瘤產生抗原耐受,從而使腫瘤細胞逃脫機體的免疫殺傷。促使炎癥反應趨向慢性:當病原體侵入時,機體的效應性T細胞會通過一系列免疫反應清除病原體,而Treg在機體中扮演著與其他免疫細胞相反的角色[8],Treg細胞的特征是在各種免疫細胞亞群中分泌發揮抑制功能的細胞因子。可以防止引起組織破壞的病理性免疫應答發生,然而同時也是病原體長期存在難以清除的因素,延長瞭慢性感染的病程。免疫抑制作用:Treg的主要功能就是對機體的免疫反應起到負性調節作用,也因此Treg在調節機體免疫穩態和阻止自身免疫性疾病發生方面起瞭至關重要的作用。Treg細胞調節免疫機能並參與人體的衰老過程。衰老過程中小鼠的免疫機能下降。Treg通過對自身抗原的免疫耐受而防止自身性免疫疾病的發生。同樣,通過免疫抑制作用,Treg促使腫瘤發生免疫逃逸[9],因此也被視為一種幫助腫瘤幸存並促進其生長的免疫細胞。
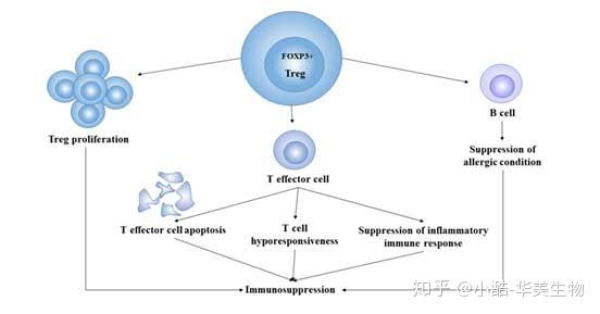
圖3 Treg細胞的免疫抑制作用
5. Treg細胞的調節機制Treg發揮免疫調節功能主要通過兩種方式:5.1 細胞間直接接觸某些趨化因子使Treg聚集在免疫細胞周圍,通過細胞間接觸依賴機制發揮作用。Treg可通過CTLA-4、TGF-β及GITR等直接與靶細胞上的相應受體結合,抑制CD4+T、CD8+T、樹突狀細胞、抗原提呈細胞等免疫細胞增殖[10]。Treg通過調節樹突狀細胞的數量和活性,使其抗原提呈作用失效而抑制機體免疫反應。在乳腺癌患者體內的研究表明,Treg的過度表達可能會下調細胞毒性T淋巴細胞,降低其對腫瘤細胞的殺傷作用,使腫瘤細胞發生免疫逃逸。Treg通過抑制T淋巴細胞產生某些增強機體免疫效應的細胞因子發揮免疫抑制作用。Treg還可通過細胞毒T淋巴細胞相關抗原4(cytotoxic T lymphocyte-associated antigen-4, CTLA-4)誘導T細胞無反應性,抑制免疫反應。5.2 分泌抑制性細胞因子Treg通過分泌抑制性細胞因子,如IL-4、IL-10、IL-35和TGF-β對免疫實現負性調控[11][12]。
圖4 Treg細胞的調節機制
6. Treg細胞與腫瘤腫瘤微環境在腫瘤的發生發展中起著非常重要的作用,免疫細胞可通過影響腫瘤微環境而影響腫瘤的進展。一方面,大部分免疫細胞可發揮抗腫瘤免疫作用。如輔助性T細胞和細胞毒性T細胞。另一方面,Treg在腫瘤微環境中卻扮演著相反的角色。Treg的免疫抑制作用既能防禦人體發生自身免疫性疾病,又能促使腫瘤細胞發生免疫逃逸,間接加快瞭腫瘤細胞的增殖,增強瞭腫瘤細胞的浸潤能力。Treg細胞可以抑制識別自身腫瘤細胞的效應細胞的發育和活化,在介導機體腫瘤免疫耐受中起重要作用。研究表明,Treg細胞的數量與腫瘤的預後呈負相關[13]。Treg細胞誘導腫瘤的免疫耐受是通過控制初級T細胞及記憶性T細胞實現的。許多細胞因子也與腫瘤的免疫耐受有關。Treg細胞還可通過TGF-β影響CD4+(Th1,Th2、Th17、NK)等免疫細胞而導致宿主出現免疫耐受。Treg細胞誘導腫瘤的免疫耐受還與樹突狀細胞(DC)的作用相關[14]。
7. Treg細胞與免疫治療Treg細胞在機體的免疫中起到免疫抑制的作用,這一特性在骨髓移植治療中倍受青睞。多發性骨髓瘤患者在進行骨髓移植時,低淋巴狀態可提高患者移植成功率。Treg細胞介導機體對抗原產生耐受,它的數量減少會使機體對自身某些抗原的耐受性下降,增加對移植物的排異反應。因此,刺激人體內的Treg細胞的恢復及再生,可使患者對於移植物的排異反應明顯減少,大大提高瞭骨髓移植的成功性。同樣,Treg細胞的免疫抑制作用與腫瘤抗原的免疫逃避及耐受相關。因此在腫瘤中,如何降低Treg的功能是關鍵。IL-2對Treg細胞的發育至關重要[15]。IL-21是一種結構類似於IL-2,但卻沒有免疫調節機能的細胞因子。使用IL-21替換IL-2,可阻止Treg細胞發育成sTreg細胞。此外,抗CD25+單克隆抗體及抗CD4+單克隆抗體的聯合應用可封閉體內的Treg細胞,最大限度地消除Treg細胞的作用。小鼠實驗證明,Treg細胞去除越完全腫瘤免疫治療效果越好,小鼠的生存期越長[16]。腫瘤免疫治療的另一個思路即逆轉Treg細胞誘導的對腫瘤細胞的免疫耐受。Kiniwa等[17]發現TLR8配體可以逆轉Treg細胞對腫瘤的免疫無能性,消除腫瘤的免疫逃避,提高效應細胞效能。研究發現當機體內缺乏共刺激因子B7.1及B7.2時,腫瘤細胞就會逃避機體的免疫監視,使T細胞出現無能狀態或誘導其調亡,致使腫瘤無限制地生長。良好的B7.1活性可以逆轉Treg細胞對腫瘤的免疫耐受,消除對效應細胞的抑制,提高殺傷效果。
References[1] Sakaguchi S, Sakaguchi N, Asano M, et al. Immunologic self-tolerance maintained by activated T cells expressing IL-2 receptor alpha-chains (CD25). Breakdown of a single mechanism of self-tolerance causes various autoimmune diseases [J]. The Journal of Immunology, 1995, 155(3): 1151-1164.[2] Gavin M A, Rasmussen J P, Fontenot J D, et al. Foxp3-dependent programme of regulatory T-cell differentiation [J]. Nature, 2007, 445(7129): 771.[3] Feuerer M, Hill J A, Mathis D, et al. Foxp3+ regulatory T cells: differentiation, specification, subphenotypes [J]. Nature immunology, 2009, 10(7): 689.[4] Cassis L, Aiello S, Noris M. Natural versus adaptive regulatory T cells [M]. Kidney Transplantation: Strategies to Prevent Organ Rejection. Karger Publishers, 2005, 146: 121-131.[5] Zheng S G, Wang J, Wang P, et al. IL-2 is essential for TGF-β to convert naive CD4+ CD25- cells to CD25+ Foxp3+ regulatory T cells and for expansion of these cells [J]. The Journal of Immunology, 2007, 178(4): 2018-2027.[6] Trzonkowski P, Szmit E, Myśliwska J, et al. CD4+ CD25+ T regulatory cells inhibit cytotoxic activity of T CD8+ and NK lymphocytes in the direct cell-to-cell interaction [J]. Clinical immunology, 2004, 112(3): 258-267.[7] Li Z, Li D, Tsun A, et al. FOXP3+ regulatory T cells and their functional regulation [J]. Cellular & molecular immunology, 2015, 12(5): 558.[8] Klabusay M. The role of regulatory T-cells in antitumor immune response [J]. Klinicka onkologie: casopis Ceske a Slovenske onkologicke spolecnosti, 2015, 28: 4S23-7.[9] Halvorsen E C, Mahmoud S M, Bennewith K L. Emerging roles of regulatory T cells in tumour progression and metastasis [J]. Cancer and Metastasis Reviews, 2014, 33(4): 1025-1041.[10] Schlößer H A, Theurich S, Shimabukuro-Vornhagen A, et al. Overcoming tumor-mediated immunosuppression [J]. Immunotherapy, 2014, 6(9): 973-988.[11] Collison L W, Workman C J, Kuo T T, et al. The inhibitory cytokine IL-35 contributes to regulatory T-cell function [J]. Nature, 2007, 450(7169): 566.[12] Sakaguchi S, Wing K, Onishi Y, et al. Regulatory T cells: how do they suppress immune responses? [J]. International immunology, 2009, 21(10): 1105-1111.[13] Beyer M, Schultze J L. Regulatory T cells in cancer [J]. Blood, 2006, 108(3): 804-811.[14] Banerjee D K, Dhodapkar M V, Matayeva E, et al. Expansion of FOXP3high regulatory T cells by human dendritic cells (DCs) in vitro and after injection of cytokine-matured DCs in myeloma patients [J]. Blood, 2006, 108(8): 2655-2661.[15] Frumento G, Piazza T, Di Carlo E, et al. Targeting tumor-related immunosuppression for cancer immunotherapy [J]. Endocrine, Metabolic & Immune Disorders-Drug Targets (Formerly Current Drug Targets-Immune, Endocrine & Metabolic Disorders), 2006, 6(3): 223-237.[16] El Andaloussi A, Han Y U, Lesniak M S. Prolongation of survival following depletion of CD4+ CD25+ regulatory T cells in mice with experimental brain tumors [J]. Journal of neurosurgery, 2006, 105(3): 430-437.[17] Kiniwa Y, Miyahara Y, Wang H Y, et al. CD8+ Foxp3+ regulatory T cells mediate immunosuppression in prostate cancer [J]. Clinical Cancer Research, 2007, 13(23): 6947-6958.